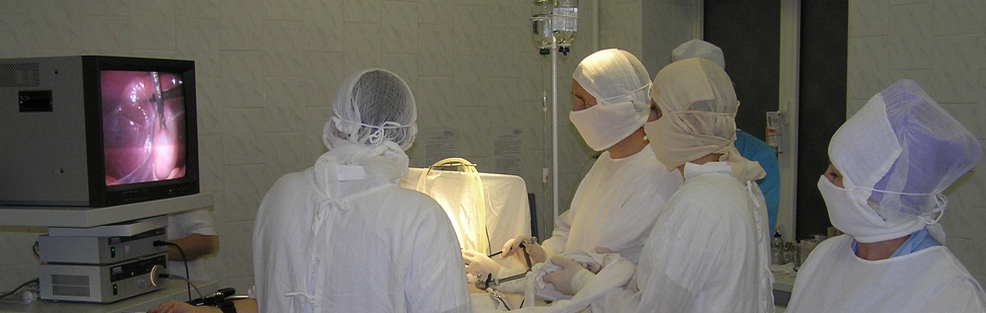
Грыжа – это перемещение органов брюшной полости через врожденные или приобретенные отверстия – «слабые места» в брюшной стенке под кожу или в соседние полости. Грыжи являются одним из наиболее распространенных хирургических заболеваний и встречаются в нашей стране у 7-8% мужчин и у 2,5-3% женщин (т.е. у 1,5 млн. человек в России). Именно поэтому в настоящее время проблему лечения грыж передней брюшной стенки трудно переоценить. Причем грыжевое выпячивание может появиться в любом возрасте, как у новорожденного, так и у пожилого человека.
В брюшной стенке каждого человека уже с момента рождения имеются «слабые» или неполноценные места (паховый канал, пупок, апоневроз белой линии живота), через которые при определенном стечении обстоятельств под кожу могут выпячиваться внутренние органы, и появляется грыжа. Таким образом, основной причиной грыжи является существование патологически возникшего или патологически расширившегося отверстия в брюшной стенке (грыжевые ворота).
Название той или иной грыжи указывает на их локализацию (паховые, бедренные, пупочные, диафрагмальные, полулунной линии, мечевидного отростка….). При этом размеры и формы грыжи бывают самые разнообразные. В зависимости от механизма возникновения выделяют травматические, послеоперационные грыжи.
Основным проявлением данного заболевания является появление мягкоэластического образования или уплотнения в паховой, пупочной или какой то другой области брюшной стенки. Как правило, на начальном этапе заболевания грыжа свободно и безболезненно вправляется в брюшную полость. В большинстве случаев начальные стадии болезни протекают бессимптомно и пациентов беспокоят лишь косметические недостатки, однако с течением времени появляются неприятные ощущения в области грыжевого выпячивания, боли различной интенсивности, которые чаще всего возникают при физической нагрузке, ходьбе или занятиях спортом, но болевой синдром может наблюдаться и в покое при невправимых грыжах. Боли чаще всего локализуются в области грыжевого выпячивания, могут отдавать в крестец, низ живота.
Также пациенты предъявляют жалобы на дискомфорт и постоянные тягостные ощущения в области грыжевого выпячивания, снижение подвижности брюшной стенки, трудоспособности и общего самочувствия, тошноту, иногда рвоту. У больных с грыжами больших размеров возможно нарушение функции органов, находящихся в грыжевом мешке. Поэтому они могут жаловаться на хронические запоры, либо периодическое вздутие живота, отсутствие стула, нарушения мочеиспускания, проблемы с дыханием (при диафрагмальных грыжах).
Кроме этого, люди страдают при сознании своего физического недостатка (чувство физической неполноценности), что, безусловно, отражается качестве жизни пациента и существенно снижает его. Таким образом, грыжа представляет собой часто встречающееся хирургическое заболевание, которое легко обнаружить по характерным клиническим симптомам.
В начале заболевания края грыжевых ворот эластичные, но затем за счет постоянной травматизации и образования рубцовой ткани становятся грубыми, ригидными. Наружная поверхность грыжевого мешка срастается с подкожной клетчаткой. Также происходит постоянная травматизация органов находящихся в грыжевом мешке, что ведет к образованию спаек и грыжа в конечном итоге перестает вправляться в брюшную полость (невправимая грыжа). Невправимая грыжа обычно имеет большой грыжевой мешок и узкие грыжевые ворота. Интенсивность формирования спаечного процесса напрямую зависит от размеров грыжевого выпячивания. Кроме этого к развитию сращений может приводить длительное ношение бандажа!
Спайки могут разделять грыжевой мешок на отдельные участки – камеры (многокамерная грыжа), причем содержимое камер может ущемляться изолированно друг от друга, что значительно затрудняет диагностику данного осложнения. Спаечный процесс значительно осложняет и удлиняет оперативное вмешательство.
Основной причиной возникновения грыжи является наследственная предрасположенность (врожденная недостаточность соединительной ткани). Именно поэтому грыжи очень часто сочетаются с варикозной болезнью нижних конечностей, плоскостопием, геморроем.
К предрасполагающим факторам относятся работа, связанная с поднятием и перемещением тяжестей, многократные или осложнённые роды, интенсивные занятия спортом, хронические запоры, хронические заболевания легких сопровождающиеся мучительным кашлем, урологические болезни при которых наблюдается затрудненное мочеиспускание, выраженное ожирение, истощение, оперативные вмешательства на органах брюшной полости, различные травмы, конституционные особенности организма больного.
На сегодняшний день в современном арсенале лечебных мероприятий хирурга основное место занимает оперативное лечение больных с грыжами, поскольку данное заболевание носит неуклонно прогрессирующий характер (обратного развития не бывает).
Таким образом, наиболее радикальным методом лечения данной категории больных независимо от вида грыжи и ее размеров и локализации является своевременная ранняя операция. Правильный выбор метода герниопластики, применение последних достижений в герниологии, современное анестезиологическое обеспечение, грамотное ведение послеоперационного периода, диспансерное наблюдение позволяет получить хорошие результаты у данной категории больных. В настоящее время прогресс современной хирургии и анестезиологии практически устранил возрастные и иные ограничения для оперативного лечения грыж.
Болезни предстательной железы: симптомы и диагностика
 Простатит – одно из самых распространенных мужских заболеваний, чаще выявляемых в молодом и среднем возрасте. Воспалительный процесс в предстательной железе может быть вызван патогенными микроорганизмами (инфекционный или бактериальный простатит) или развиваться на начальном этапе без микробной составляющей (неинфекционный или застойный простатит). В молодом возрасте простатит чаще всего развивается как восходящая инфекция при наличии уретрита, чаще специфической природы. У мужчин среднего и старшего возраста простатит зачастую развивается нисходящим путем как следствие нарушения оттока венозной крови в малом тазу.
Простатит – одно из самых распространенных мужских заболеваний, чаще выявляемых в молодом и среднем возрасте. Воспалительный процесс в предстательной железе может быть вызван патогенными микроорганизмами (инфекционный или бактериальный простатит) или развиваться на начальном этапе без микробной составляющей (неинфекционный или застойный простатит). В молодом возрасте простатит чаще всего развивается как восходящая инфекция при наличии уретрита, чаще специфической природы. У мужчин среднего и старшего возраста простатит зачастую развивается нисходящим путем как следствие нарушения оттока венозной крови в малом тазу.
Воспалительные изменения при простатите сопровождаются нарушением трофики предстательной железы, снижением защитных свойств ее секрета, ухудшением выработки биологически активных соединений. У больных застойным простатитом нередко выявляются симптомы венозной недостаточности (варикоз вен таза и нижних конечностей, геморрой).
Для диагностики простатита применяют пальцевое ректальное исследование, анализ секрета предстательной железы, бакпосев, трансректальное УЗИ предстательной железы, урофлоурометрию (для оценки акта мочеиспускания), определение ПСА.
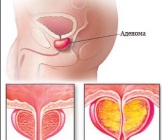
Аденома предстательной железы
Аденома, или доброкачественная гиперплазия (увеличение) предстательной железы, чаще выявляется у мужчин в возрасте старше 50 лет. Увеличенная простата является причиной нарушения процесса мочеиспускания, затрудняя отток из мочевого пузыря. На развитие аденомы предстательной железы могут указывать такие симптомы, как затруднение начала мочеиспускания, появление прерывистой струи мочи, ощущение неполного освобождения мочевого пузыря, подтекание мочи в виде капель в конце мочеиспускания.
Кроме того, для аденомы предстательной железы характерно появление симптомов раздражения, проявляющихся в виде учащенного мочеиспускания, ночного мочеиспускания (никтурии), дизурии и императивных позывов к мочеиспусканию.
Для диагностики аденомы предстательной железы кроме общих лабораторных методов (анализы крови и мочи), а также пальцевого ректального исследования применяют трансректальное УЗИ предстательной железы, при необходимости с биопсией, ПСА, компьютерная томография и МРТ предстательной железы.
Рак предстательной железы
Рак предстательной железы чаще всего выявляется у мужчин старшего и пожилого возраста. Симптомы рака предстательной железы в начальных стадиях заболевания похожи на таковые при аденоме простаты и проявляются в виде нарушения мочеиспускания, никтурии, неполного освобождения мочевого пузыря.
По мере прогрессирования заболевания мочеиспускание учащается, в моче появляется примесь крови (гематурия), появляются симптомы астении и интоксикации.
Для диагностики рака предстательной железы выполняют пальцевое ректальное исследование, проводится трансректальное УЗИ предстательной железы с биопсией, МРТ и КТ предстательной железы, определяется уровень ПСА. Для диагностики метастазов опухоли применяют радиозотопнопное сканирование костей и экскреторную урографию.